外来診療で、こんな風に考えていませんか?
「とりあえず検査を出せば、診断に近づく」
確かに、検査は有用です。
でも実際の外来では、検査を増やすほど診断がブレることも少なくありません。
では何が重要なのか。
結論はシンプルです。
診断は“増悪寛解因子”と“経過”で決まります。
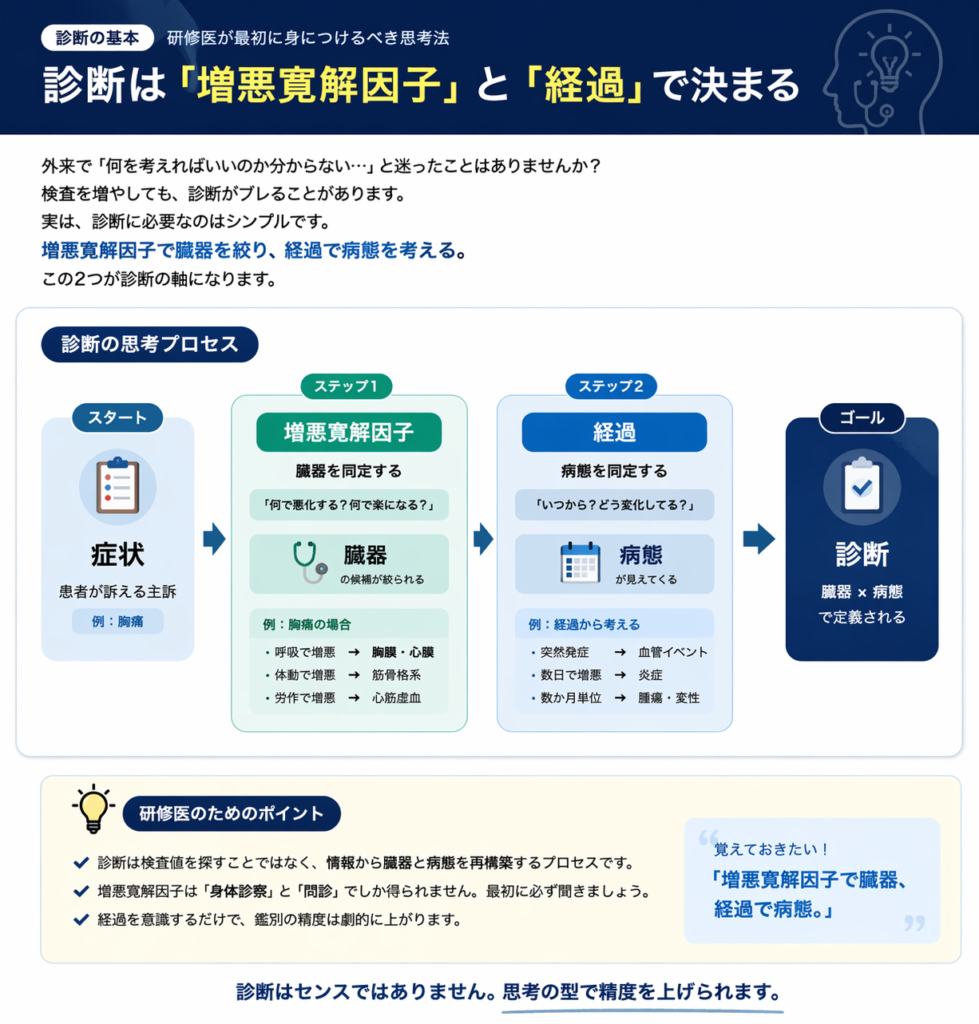
■ 診断は「臓器 × 病態」でできている
ほとんどの疾患は
どの臓器に、どんな病態が起きているかで定義されます。
たとえば心筋梗塞は
「心筋(臓器)に虚血(病態)」が起きている状態です。
つまり診断とは、
臓器 × 病態が決まります。
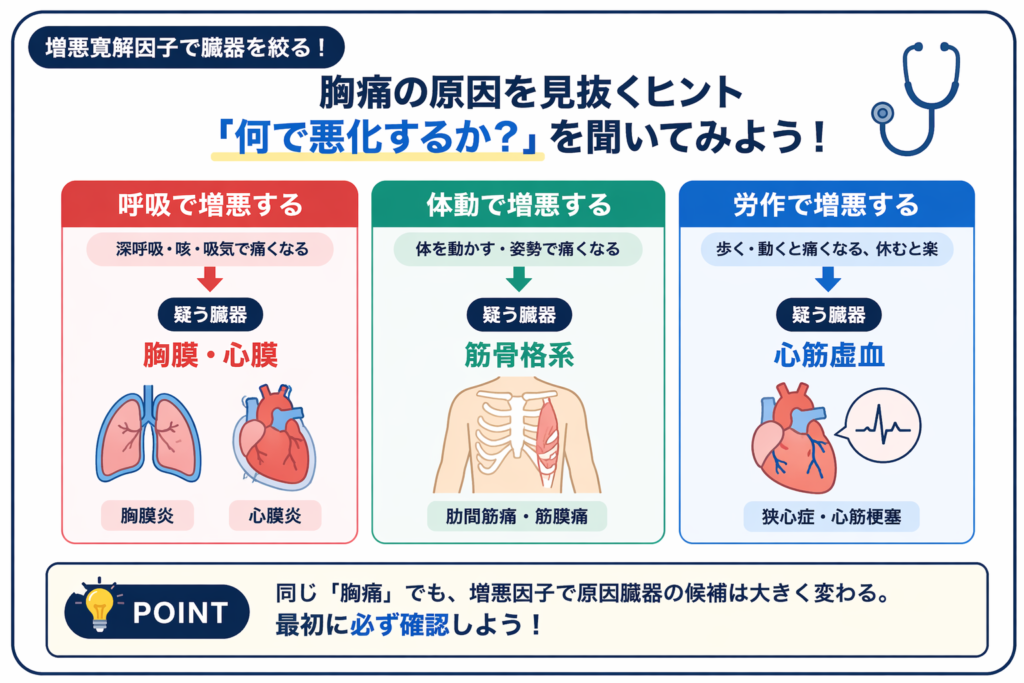
■ 臓器を同定する鍵=増悪寛解因子
では、どうやって臓器を絞るのか。
ここで重要なのが
増悪寛解因子です。
例えば胸痛。
- 呼吸で増悪する → 胸膜・心膜
- 体動で増悪する → 筋骨格系
- 労作で増悪する → 心筋虚血
同じ「胸痛」でも、
増悪因子を聞くだけで臓器の候補は一気に絞れます。
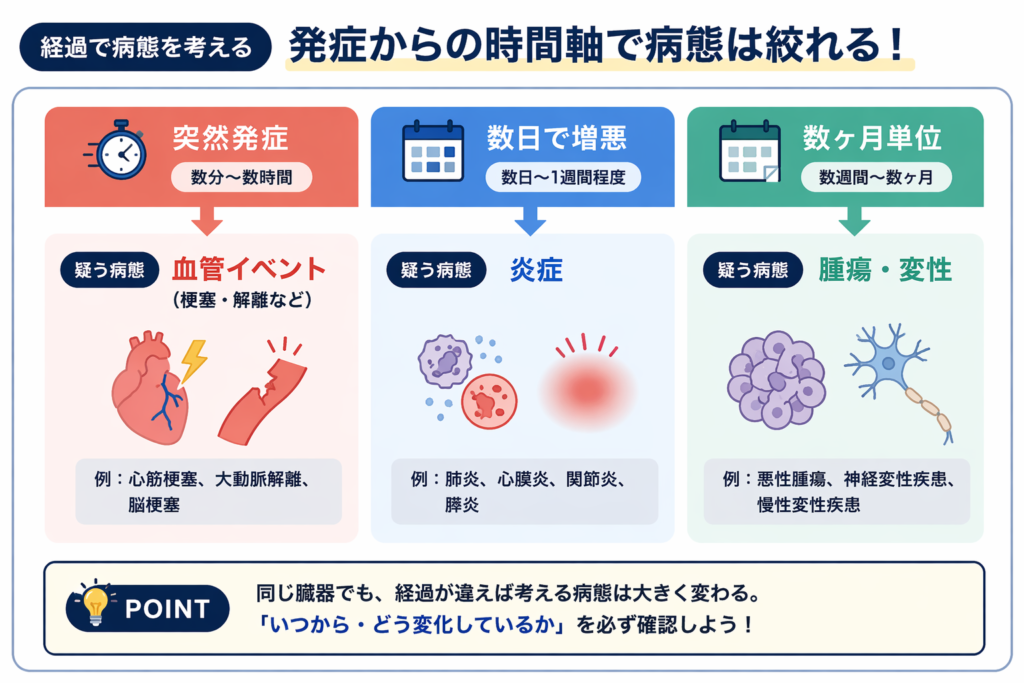
■ 病態を同定する鍵=経過
次に重要なのが
経過です。
- 突然発症 → 血管イベント(梗塞・解離など)
- 数日で増悪 → 炎症
- 数ヶ月単位 → 腫瘍・変性
同じ臓器でも、経過が違えば病態は全く異なります。
つまり経過は
“何が起きているか”を教えてくれる情報です。
■ Pitfall:検査に頼ると診断はブレる
ここが外来診療の落とし穴です。
検査で異常が見つかると、
それを“原因”だと思いたくなる。
でも実際は逆で、
検査は診断をブレさせることがあります。
増悪寛解因子や経過を詰めずに検査を出すと、
偶然の異常(incidental findings)に引っ張られます。
例えば、
・体動で増悪する腹痛
→ 本来は筋骨格系を疑う場面
→ しかしCTで卵巣腫瘍が見つかり、卵巣捻転と誤診
・数日前からのリンパ節腫脹
→ ウイルス感染による反応性変化が妥当
→ しかしsIL-2R高値に引っ張られ、生検まで進む
どちらも
検査結果が診断を“歪めた”ケースです。
本来やるべきは
- 増悪寛解因子で臓器を絞る
- 経過で病態を考える
この順番です。
それを飛ばして検査に進むと、
・本質からズレた診断
・不必要な追加検査
に繋がります。
■ 診断の本質
診断とは
異常値を見つけることではありません。
病歴・身体所見から“臓器”と“病態”を再構築するプロセスです。
そのために必要なのが
- 増悪寛解因子 → 臓器
- 経過 → 病態
この2つです。
■ まとめ
外来で迷わないために必要なのはシンプルです。
- 増悪寛解因子で臓器を絞る
- 経過で病態を考える
診断はセンスではありません。
思考で精度は上げられます。

コメント